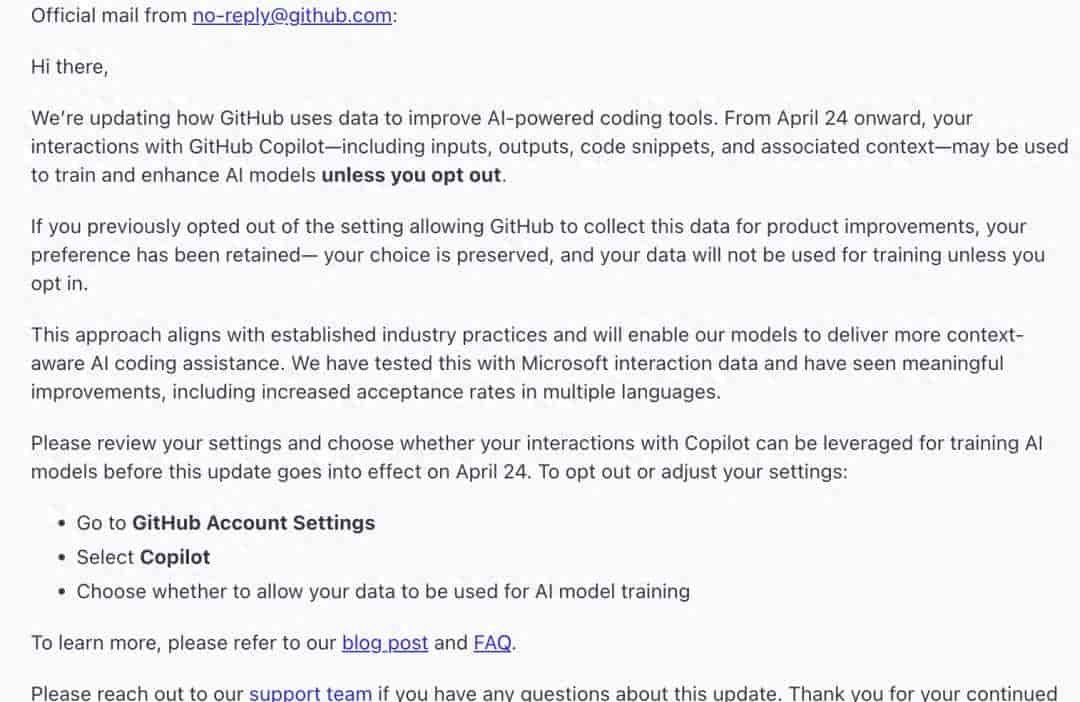
什么是 yum
一句话概括:yum 是 CentOS、RHEL 等 Linux 系统里的“软件管理工具”,负责安装、更新、删除软件,并自动处理依赖。
用生活类比快速理解
想象你去超市买东西。
你只告知店员:“我要一份火锅套餐!”
店员会自动帮你配齐:火锅底料、蔬菜、肉片、蘸料……你不用一个个去找,也不用担心缺材料。
在 Linux 世界里,yum 就是这位“贴心店员”。
你说:
yum install nginx它会自动帮你找 nginx,自动下载,自动配齐所有需要的依赖包,甚至告知你哪些要更新、哪些冲突。
一句话:你只管点菜,yum 负责搞定剩下的全部。
在计算机中的实际应用
在 CentOS / RHEL 上,你常见的软件安装都靠它完成:
- ✔️ 安装软件
sudo yum install git- ✔️ 更新所有软件
sudo yum update- ✔️ 删除软件
sudo yum remove git- ✔️ 查看软件包信息
yum info nginx甚至还可以通过配置.repo文件,自定义软件源,让系统从更快、更稳定的镜像下载软件。
小结
- yum = CentOS/RHEL 的软件管家
- 负责软件的安装/更新/卸载
- 最大优势:自动处理依赖,不需要你手动找包
- 常用命令包含 install / update / remove / info
- 在经典服务器系统(如 CentOS)中,yum 是日常工作必备的基础工具
—— END OF ARTICLE ——
© 版权声明
文章版权归作者所有,未经允许请勿转载。
相关文章

暂无评论...